Что может значить прыщики на руках и на ногах
Обновлено: 23.06.2024
Прыщи на теле меньше беспокоят людей, чем угри на лице. Однако, если человек испытывает зуд или боль, проблема требует немедленного решения. Только квалифицированный врач-дерматолог может поставить правильный диагноз и назначить эффективное лечение.
Причины появления прыщей на теле
Кожные высыпания могут быть следствием неправильного образа жизни – злоупотребления сладкой, жирной, острой, соленой пищей, а также алкоголем. В числе наиболее частых причин следует назвать:
- курение,
- использование некачественной косметики,
- пренебрежение правилами гигиены,
- малоподвижный образ жизни.
Образования на коже, которые сопровождаются зудом, иногда связаны с укусами насекомых и паразитов – например, чесоточных клещей. Сыпь на коже может свидетельствовать о гормональном дисбалансе, аллергической реакции, ослаблении иммунитета, хроническом стрессе.
Кроме того, прыщи на теле нередко являются симптомами серьезных заболеваний. В их числе:
- корь;
- ветрянка;
- герпес;
- экзема;
- атопический дерматит;
- опоясывающий лишай.
Если высыпания на теле сопровождаются болью, зудом, повышением температуры, слабостью, немедленно обращайтесь к врачу.
Локализация прыщей на теле
Установлено, что определенные неполадки в организме вызывают сыпь на тех или иных участках.
- Прыщи на спине.
Возникают как реакция на синтетические ткани, а также ингредиенты, входящие в состав стирального порошка, средств для душа и так далее. Высыпания появляются после ношения тесной одежды, чрезмерного пребывания на солнце. Причиной может стать сильная потливость, несоблюдение правил гигиены, нарушение обмена веществ, неправильное питание. - Прыщи на шее.
Заставляют заподозрить наличие эндокринных или инфекционных заболеваний. Однако не стоит исключать такие факторы, как раздражение после бритья либо от шарфа, тесного воротничка. - Прыщи на руках.
Здесь расположены крупные сальные железы, поэтому появление угрей на этом участке может быть вызвано их закупоркой. Она происходит вследствие гормональных нарушений, стрессов, сбоев в работе органов пищеварения. - Прыщи на локтях.
Сыпь, которая сопровождается шелушением и покраснением кожи, - симптом псориаза. Небольшие, но многочисленные пузырьки с водянистым содержимым, расположенные под кожей, заставляют предположить экзему. Прыщи на локтях характерны для людей, чьи руки во время работы лежат на столе: программистов, менеджеров, барменов, секретарей и так далее. Постоянный контакт кожи с поверхностью создает условия для развития микроорганизмов, которые вызывают воспаление. - Прыщи на груди.
Нередко являются спутниками заболеваний, связанных с нарушением работы поджелудочной и эндокринной желез. Они также могут свидетельствовать о проблемах с ЖКТ и женскими репродуктивными органами. - Прыщи на животе.
Причины кожных высыпаний в этой области разнообразны: потница, опоясывающий лишай, дерматиты различной этиологии, аллергия, гормональный сбой, а также заболевания, передающиеся половым путем.
Как лечить прыщи на теле?
Чтобы избавиться от сыпи, зуда, болезненных ощущений, необходимо точно установить причину. Это связано с тем, что лекарственные вещества, способные помочь в одном случае, совершенно бессильны в другом. Если при герпесе эффективен Ацикловир, то при экземе назначают кортикостероидные мази, а при аллергии – антигистаминные препараты.
Врачи клиники «Частная практика» обследуют пациента, используя современные методы диагностики. При необходимости подключится специалист – гинеколог, эндокринолог, терапевт и так далее.
Лечение проводится в комплексе: больной получает не только лекарственные препараты, но и косметические процедуры. Мы располагаем все необходимым для проведения мезотерапии, озонотерапии, аппаратной чистки.
Фурункул – это гнойное воспаление волосяного мешочка (фолликула) с вовлечением в воспалительный процесс сальной железы и окружающих их тканей. Если воспаление охватывает сразу несколько фолликулов, развивается карбункул – обширное и быстро развивающееся воспаление, заболевание более опасное, чем фурункул. Если одновременно возникает несколько фурункулов (на разных участках тела), говорят о фурункулёзе. Широко известно и народное название фурункула – чирей.
Оставьте телефон –
и мы Вам перезвоним
Причины фурункула
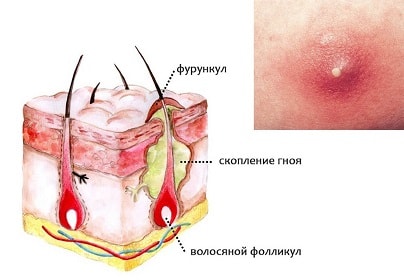
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Симптомы фурункула
Фурункул может образоваться везде, где есть волосяные фолликулы (то есть практически везде, кроме ладоней и стоп). Чаще всего фурункул возникает там, где кожа больше всего потеет, трётся и загрязняется – на шее, предплечьях, в подмышечной или паховой области, на пояснице, бедрах и ягодицах. Нередко фурункулы возникают и на лице.
В своём развитии фурункул проходит несколько стадий:
На первой стадии вокруг устья волосяного фолликула возникает инфильтрат – отечный участок с выраженным покраснением и уплотнением кожи. Инфильтрат постепенно увеличивается и может достигать в диаметре от 1 до 3 см. Кожа вокруг инфильтрата натягивается и становится тоже болезненной, иногда ощущается покалывание. В народе в этом случае говорят «чирей назревает».
Следующая стадия называется гнойно-некротической. В среднем, через 3-4 дня после появления первых признаков образования фурункула, появляется характерный стержень, состоящий из гноя и отмерших тканей, конец которого приподнимается над поверхностью кожи в виде гнойничка-пустулы. Если фурункул расположен на лице, в ухе, на шее, в этот период возможны повышение температуры до 38 °C, общая слабость, ухудшение аппетита, головная боль.
В какой-то момент пустула прорывается, некротический стержень выходит. Неприятные симптомы исчезают, начинается заживление. В течение 3-4-х дней ранка на месте фурункула заживает. Образуется рубец, который со временем может стать практически незаметным.
Методы лечения фурункула
Ни в коем случае не следует пытаться выдавить фурункул самостоятельно, массировать его и давить на область вокруг фурункула. Инфекция может попасть в кровь и вызвать заражение крови (сепсис). Стоит помнить, что внутри гнойника находятся активные патогенные бактерии. Поэтому фурункул не надо трогать, а если всё же случилось потрогать, необходимо сразу же вымыть руки с мылом.
При одиночном фурункуле небольшого размера возможно лечение в домашних условиях. Обязательно надо обратиться к врачу, если:
- в течении 3-х дней у фурункула не возникает головка и болезненность только нарастает;
- фурункул слишком большой или болезненный;
- фурункул расположен на шее, в ухе, в носу, на лице, в области позвоночника или анального отверстия. Эти зоны наиболее опасны с точки зрения развития осложнений;
- повысилась температура;
- появились расходящиеся от фурункула красные полосы (это симптом воспаления лимфатических сосудов – лимфангита);
- при множественных фурункулах (фурункулёзе). В случае фурункулёза обязательно надо обратиться к врачу, даже при небольших фурункулах;
- фурункул возник на фоне сахарного диабета.
Лечением фурункулов занимается хирург. При возникновении крупных фурункулов проводится хирургическое вскрытие, санация и дренирование раны. Лечение фурункулёза, как правило, комплексное, включающее применение как местных средств, так и общей терапии, необходимой, прежде всего, для повышения иммунитета организма.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Крапивница – это группа заболеваний (в основном аллергической природы), характерным симптомом которых является сыпь на коже в виде красных волдырей.
В России крапивница очень распространена – от 10 до 20% населения как минимум один раз в жизни наблюдали у себя ее проявления. При этом у большинства она проходит в острой форме (70-75%), у остальных принимает хроническое течение. ВОЗ (Всемирная организация здравоохранения) прогнозирует, что XXI век станет веком аллергии. Каждый год число пациентов с той или иной формой аллергии увеличивается на 5%.
Симптомы и механизмы развития крапивницы

Появление основных симптомов крапивницы – волдырей и покраснений – связано с механизмом развития заболевания. Это повышение проницаемости сосудов и острый отек в тканях, которые окружают сосуды.
Ведущую роль в развитии крапивницы играет тучная клетка. Это специальные иммунные клетки, в гранулах которых содержатся особые биологически активные вещества (медиаторы). Самый изученный из них – гистамин. Именно из-за его действия и возникают симптомы крапивницы – высыпания, краснота, отек, кожный зуд.
Сыпь в виде волдырей появляется внезапно на любой части тела, быстро и без следа проходит в течение 24 часов, а затем возникает в другом месте. При надавливании по центру покраснения видно белое пятно.
Зуд начинается одновременно с сыпью. Так проявляется действие гистамина на нервные окончания.
В зависимости от фактора, который активировал высвобождение гистамина из гранул тучных клеток, выделяют различные виды крапивницы.
У детей при крапивнице может наблюдаться ухудшение общего состояния: повышение температуры тела, нарушением работы пищеварительной системы (диарея).
Виды крапивницы
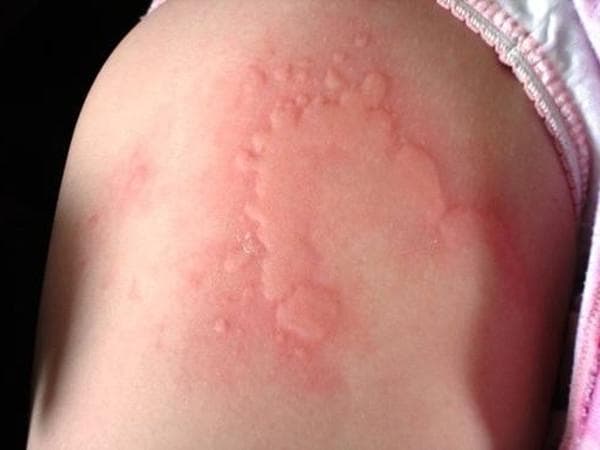
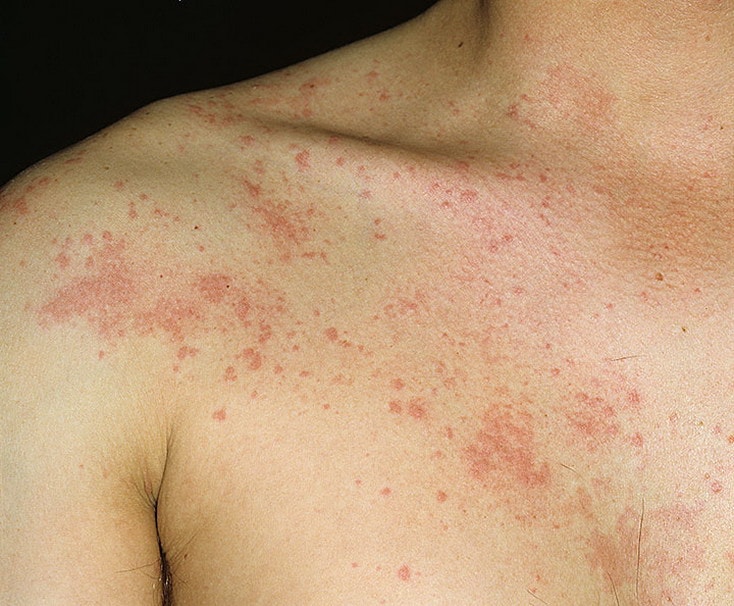
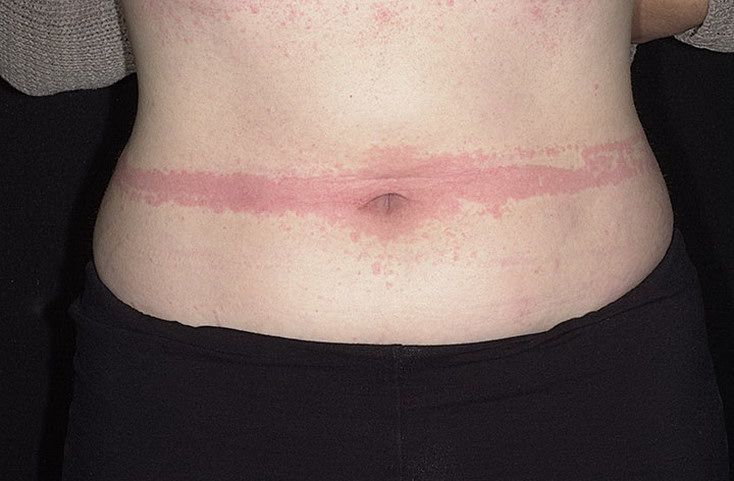
Существует несколько классификаций крапивницы.
1. По времени:
острая – длится до 6 недель;
хроническая – более 6 недель.
2. По природе:
аллергическая (иммунная) – реализуется через развитие иммунной реакции, часто сочетается с другими аллергозаболеваниями (бронхиальная астма, ринит, конъюнктивит, дерматит и т.д.);
неаллергическая – через прямое высвобождение гистамина.
3. По причине:
- аллергическую крапивницу могут вызвать:
прием лекарственных препаратов;
аллергены насекомых (инсектная аллергия);
- неаллергическая форма заболевания возникает из-за прямого влияния на тучную клетку:
физических факторов – таких, как холод, тепло, ультрафиолет, радиация, вибрация, сдавливание;
химических (провоцирующими факторами являются растворители, кислоты, щелочи и другие химические вещества);
некоторых лекарственных средств, например, аспирина;
инфекционных агентов – вирусов (аденовирусов, вируса Эпштейна-Барр, энтеровирусов), стрептококков, гельминтов, Helicobacter pylori;
при системных и других хронических заболеваниях (ревматоидный артрит, системная красная волчанка);
при резком увеличении уровня гистамина и других активных веществ в крови из-за большого употребления в пищу продуктов с их высоким содержанием: баклажаны, консервы, орехи, бананы, шоколад и другие.
Возможна также наследственная, психогенная, а также идиопатическая крапивница (так называют заболевание, причину которого установить не удалось).
Большое разнообразие факторов и схожие механизмы развития отдельных видов затрудняют поиск причины. Чаще всего для этого необходима помощь специалиста.
Оставьте телефон –
и мы Вам перезвоним
Когда и к какому врачу обращаться
Обычно к врачу обращаются:
если сыпь распространяется на большой площади;
при нарастании симптомов;
при присоединении признаков общей интоксикации;
если крапивница не проходит самостоятельно после устранения фактора, который ее вызвал;
если заболевание переходит в хроническую форму или часто рецидивирует,
Желательно не затягивать с визитом к доктору и прийти, когда возникли первые проявления заболевания. Тогда установить причину будет проще, а лечение займет меньше времени. Кроме того, врач порекомендует, что делать для профилактики крапивницы.
Оказать помощь при крапивнице могут терапевт или педиатр, дерматолог, а прицельной диагностикой и лечением занимается врач-аллерголог.
Диагностические процедуры при крапивнице
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);
Высыпания на теле – симптом, встречающийся как у взрослых, так и у детей. Он может возникать при различных заболеваниях, нередко сопровождается зудом и другими неприятными симптомами. Многие пациенты без выяснения причины появления сыпи на теле начинают лечить ее народными средствами, только ухудшает ситуацию. Важно своевременно обратиться к врачу и начать грамотное лечение, чтобы избежать серьезных последствий.

Причины сыпи на теле
Кожная сыпь может возникать вследствие таких причин:
- расстройства органов пищеварения — анемия, заболевания печени и почек, глютеновая болезнь провоцируют накопление веществ в организме, вызывающих реакцию иммунной системы;
- аллергия на некоторые препараты — противогрибковые лекарства, антибиотики, медикаменты с болеутоляющим действием и химиотерапевтические средства могут вызывать высыпания на коже;
- лимфома и лейкемия — часто провоцируют появление небольших красных пятен на кожном покрове;
- нарушение работы щитовидной железы — при выработке чрезмерного количества гормонов у человека могут появиться бугорчатые высыпания по всему телу;
- витилиго — кожное заболевание, характеризующееся образованием симметричных светлых пятен с шелушением;
- использование косметические средств — мыло, шампуни, порошки и парфюмерия могут вызывать аллергическую реакцию;
- растения и укусы насекомых — некоторые люди страдают от аллергии на пыльцу растений, также красная сыпь на теле может появиться после укуса комара и прочих насекомых;
- псориаз — не инфекционная хроническая болезнь кожи, сопровождающаяся белыми и красными пятнами с шелушением;
- экзема –патология, для которой характерны красные пятна и трещины на коже, жжение и зуд, появление отеков, гнойников и угрей;
- краснуха — болезнь вирусной природы, возникающее при попадании в организм вирусов из группы тогавирусов;
- лишай — инфекционное поражение кожи, вызывающее воспаление кожи, папулы, зуд и шелушение;
- дерматит — кожное заболевание, характеризующееся поражениями кожи разной степени, покраснением, зудом и жжением;
- сифилис — венерическая болезнь с поражением кожных покровов, слизистых, костей и внутренних органов.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Методы диагностики
При подозрении на витилиго врач проводит полный осмотр и назначает комплексное обследование. Оно включает анализ крови на реакцию Вассермана исследование на грибок и мазки с пятен. Если возникают трудности в определении диагноза, могут потребоваться консультации эндокринолога и невропатолога для проверки состояния эндокринной и нервной систем.
Выявить краснуху поможет общий анализ крови. Также врачи применяют иммуноферментный анализ, который показывает антитела к краснухе.
Для выявления дерматита выполняются иммунограмма, общий анализ крови, бактериологическое и гистологическое исследование соскоба с кожи, аллергические пробы.
Для диагностики высыпаний на теле в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили высыпания на теле, запишитесь на приём к дерматологу, а если сыпь локализуется на гениталиях — к венерологу. Врач подберет эффективное лечение и при необходимости привлечёт к терапии аллерголога, эндокринолога, гастроэнтеролога.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение сыпи на теле
Если у пациента диагностирован лишай, то ему назначают антигистаминные препараты и иммуностимуляторы. Также ему необходимо ограничить потребление орехов, красных фруктов, маринадов и копченостей. При опоясывающем лишае применяют противовирусные средства, при отрубевидном – противогрибковые средства и системные препараты.
При дерматитах кожу следует обрабатывать антисептиком, использовать антибактериальные и противовоспалительные лекарства.
Курс лечения при витилиго включает фототерапию, при которой врач воздействует на пораженные участки кожи ультрафиолетом. Параллельно могут быть назначены гормональные препараты, фотосенсибилизаторы и иммунодепрессанты.
Экзему следует лечить антигистаминными и седативными препаратами. Положительно воздействует на организм пациента плазмафарез, местная и внутренняя витаминотерапия. При обострении заболевания показано внутреннее введение глюкокортикостероидов. Местно разрешается использовать ретиноловые мази, делать аппликации с пастами и мазями, оказывающие противозудное и антисептическое действие. Во время лечения следует оберегать пораженные участки от воздействия солнечных лучей, ветра и мороза. Также полезными при экземе считаются физиотерапевтические процедуры – лазерное лечение, магнитотерапия и озонотерапия. Когда острая фаза болезни купирована, показаны лечебные грязи и ванны, водорослевое обертывание и иглоукалывание.
Если у ребенка краснуха, то врач-инфекционист назначает антигистаминные препараты для устранения сыпи и кожного зуда. Для лечения сухого кашля, насморка и увеличенных лимфоузлов потребуется прием противовоспалительных средств.
Сыпь на животе — распространённое явление, которое хотя бы раз случалось у каждого второго человека. Причины высыпаний разнообразны: от аллергической реакции до гормональной перестройки во время беременности и венерических заболеваний. Примечательно, что у детей высыпания провоцируют специфические причины, нехарактерные для взрослых. Игнорировать этот симптом не стоит: если сыпь не сходит 1-2 дня, обратитесь к терапевту или дерматологу.
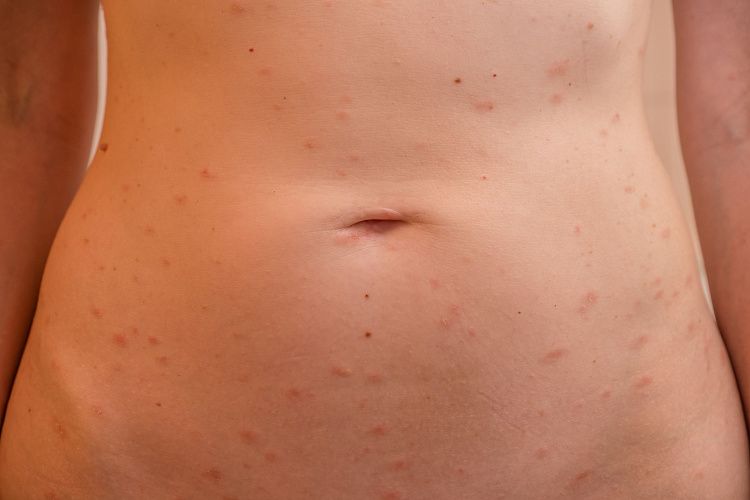
Причины сыпи на животе
- У беременных женщин. Чаще всего высыпания связаны с гормональными перестройками, когда гормоны негативно воздействуют на кожу. Сыпь в виде красных бляшек с белым ободком свидетельствует о дерматозе, красноватые пузырьки с жидкостью внутри — об аллергии.
- У мужчин. Причины высыпаний варьируются от безобидной потницы до нарушений работы внутренних органов и инфекционных заболеваний. Если внизу живота появились серовато-красные бугорки, стоит заподозрить сифилис, гонорею или другие венерические инфекции. Большие красные пятна со струпьями часто сопровождают хронические кожные болезни, например, псориаз и экзему.
- У детей. Сыпь может появиться при потнице или инфекционных заболеваниях — скарлатине, кори, краснухе, ветрянке и других. Эти же причины могут спровоцировать высыпания у взрослых, но дети подвержены им гораздо чаще.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Сопутствующие симптомы сыпи на животе
Живот редко обсыпает без сопутствующих симптомов, зачастую пациентов также беспокоит:
- сильный зуд, жжение;
- общее недомогание, повышение температуры, слабость;
- признаки аллергической реакции, например, слезоточивость или кашель.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Сыпь на животе может свидетельствовать об аллергической реакции, гормональных нарушениях, венерических заболеваниях, реже — неврологических патологиях. Для того, чтобы понять истинную причину и назначить правильное лечение, необходимо посетить профильного специалиста, сдать актуальные лабораторные анализы, пройти диагностику. Не стоит заниматься самолечением и откладывать визит к врачу.

Методы диагностики
Чтобы поставить диагноз, в ЦМРТ проводят осмотр, оценивают характер высыпаний и рекомендуют пройти следующие обследований и сдать анализы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если у вас обсыпало живот, сначала обратитесь к терапевту или дерматологу. Если симптом появился у ребенка, запишите его к педиатру. В зависимости от результатов первичной диагностики, врач привлечёт к дальнейшему лечению профильного специалиста, например, аллерголога или эндокринолога.
Читайте также:

