Как обработать помещение от рожи
Обновлено: 21.06.2024
В данной статье представлены актуальные сведения об этиологических факторах, распространённости и способах лечения рожистого воспаления различной локализации в зависимости от формы и тяжести течения воспалительного процесса. Подробно изложен современный взгляд на этиотропную терапию с учетом смены возбудителя заболевания, а также способы повышения эффективности антибактериальных препаратов. Особое внимание уделено вопросам лечения осложнённых форм рожистого воспаления в условиях хирургического стационара. Представлена оценка эффективности применения существующих методов лечения гнойных ран с учетом фаз течения раневого процесса применительно к больным рожистым воспалением. Проанализированы преимущества и недостатки наиболее часто используемых антисептических растворов и мазевых форм. Рассмотрены новые препараты, содержащие молекулы металлов, среди которых особое внимание уделено аквакомплексу титана глицеросольвата. Аквакомплекс титана глицеросольвата обладает противовоспалительным, противоотёчным, анальгезирующим дествием и ускоряет репаративные процессы в ране.

1. Абузярова Е.Н. Комплексное лечение рожи с использованием низкоинтенсивного инфракрасного лазерного излучения: автореф. дис. . канд. мед. наук. – М., 1999. – С. 25.
2. Амбалов Ю.М. Патогенетические и прогностические аспекты рожи: автореф. дис. . канд. мед. наук. – М., 1996. – С. 36.
3. Бала М.А. Рожа: клиника, диагностика, лечение, реабилитация, профилактика / М.А. Бала, А.П. Иванова // Информационно-медицинское обозрение. – Курск, 1999. – № 3. – С. 3–4.
4. Белов Б.С. Современные аспекты А-стрептококковых инфекций // Альянс клинических химиотерапевтов и микробиологов. Инфекция и антимикробная терапия. – 2001. – Т. 3. – № 4. – С. 104–108.
5. Гальперин Э.А. Рожа: учебное пособие /Э.А. Гальперин, P.P. Рыскинд. – М.: Медицина, 1976. – 176 с.
6. Глухов А.А. Клинико-морфологическое обоснование применения гидропрессивной санации и поляризованного облучения при лечении ран мягких тканей в эксперименте /А.А. Глухов, Н.Т. Алексеева, А.В. Лобцов // Вестник экспериментальной и клинической хирургии. – 2010. – Т. 3. – № 2. – С. 133–145.
7. Ефремова О.А., новые подходы к комплексному лечению рожи в хирургической клинике: автореф. дис. . канд. мед. наук. – Уфа, 2010. – С. 22.
8. Еровиченков А.А. Клинико-патогенетическое значение нарушений гемостаза и их коррекция у больных геморрагической рожей: автореф. дис. . д-ра мед. наук. – М., 2003. – С. 34.
10. Жаров М.А. Клинико-лабораторная характеристика и эффективность лечения рожи с применением галавтилина. автореф. дис. . канд, мед. наук. – Нальчик, 2003. – С. 46.
11. Земсков А.М. Клиническая эффективность применения иммунотропных препаратов при гнойных инфекциях /А.М. Земсков, В.М. Земсков, А.И. Токмаков // Хирургия. – 2011. – № 2. – С. 4–10.
12. Канорский И. Лечение флегмонозно-некротической рожи /И. Канорский, К. Липатов // Врач. – 2002. – С. 35–37.
13. Карман А.Д. Лечение гнойных ран, рожистого воспаления с использованием «гидрогелевых пластин мирамистина» // Медицинский журнал. – 2007. – № 1 (19). – С. 48–50.
14. Королёв М.П. Комплексное лечение больных с осложнёнными формами рожи / М.П. Королёв, Ю.А. Спесивцев, О.А. Толстов // Вестник хирургии. – 2000. – № 4 – С. 64–69.
15. Конопля А.И. Влияние дерината и его сочетанного применеия с фторхинолонами на факторы врождённого иммунитета у пациентов с различными формами рожи / А.И. Конопля, В.И. Хмелевой // Курский научно-практический вестник. – 2002. – № 2. – С. 93–96.
16. Кузнецов В.П. Влияние эмоксипина на клинические проявления и показатели оксидантно-антиоксидантной системы крови у больных рожей, леченных с применением и без применения гемолизатааутокрови: автореф. дис. . канд. мед. наук. – 1998. – С. 24.
17. Миноранская Н.С., Рожа: учебное пособие для послевузовской подготовки врачей /Н.С. Миноранская, Е.И. Миноранская, П.В. Сарап. – Красноярск 2011.
18. Мохов Е.М. Оценка эффективности местного применения перфторана при лечении нагноительных процессов мягких тканей /Е.М. Мохов, А.Р. Армасов, Г.А. Амруллаев // Вестник экспериментальной и клинической хирургии. – 2011. – Т. 4. – № 1. – С. 90–93.
19. Нагоев Б.С., Князев Р.П. Новые подходы в лечении рожистого воспаления // Бюллетень эсперим. биол. и медицины. – 1999. – Прилож. № 2. – С. 31–32.
20. Погорельская Л.В. Рожа: клиника, диагностика, лечение, фитотерапия : учебное методическое пособие /Л.В. Погорельская, М.Х. Турьянов., В.Ф. Корсун и др. – М., 1996. – 49 с.
21. Притулина Ю.Г. Комплексное лечение рожи с использованием низкоинтенсивной лазеротерапии /Ю.Г. Притулина, И.В. Криворучко, В.В. Шенцова // Актуальные проблемы инфекционной и неинфекционной патологии. – Ростов–на-Дону, 2005. – С. 140–142.
22. Пшеничная Н.Ю. Анализ диагностических ошибок, совершаемых врачами амбулаторно-поликлинического звена (АПЗ) при распознавании рожи /Н.Ю. Пшеничная, Ю.М. Амбалов, Д.В. Донцов, Г.В. Кузнецова, А.Г. Суладзе // Успехи современного естествознания. – 2006. – № 5. – С. 64–65.
23. Пшеничная Н.Ю. Рожа: программа оптимизации диагностики и лечения, фармакоэкономический анализ: автореф. дис. . д-ра мед. наук. – Ростов на Дону, 2005 – С. 36.
24. Рыбалко А.Е. Активная хирургическая тактика при лечении тяжелых форм рожи / А.Е. Рыбалко, П.М. Лаврешин, Е.В. Милосердова // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2001. – Приложение № 15. – С. 154.
25. Рыбалко А.Е. Опыт лечения больных с осложнёнными формами рожи / А.Е. Рыбалко, П.М. Лаврешин, М.П. Лаврешин // Инфекции в хирургии: материалы Всеросийской научно-практической конференции хирургов. – Пятигорск, 2001 – С. 127.
26. Сальников Е.В. Аппликационная раневая сорбция в комплексном лечении рожистого воспаления: автореф. дис. . канд. мед наук. – Ярославль, 1999. – С. 22.
27. Тетерин И.И. Опыт лечения флегмонозно-некротической формы рожи / И.И. Тетерин, Г.К. Жердин // Бюллетень ВСНЦ СО РАМН. – 2005. – № 3 (41).
28. Шабловская Т.А. Современные подходы к комплексному лечению гнойно-некротических заболеваний мягких тканей / Т.А. Шабловская, Д.Н. Панченков // Вестник экспериментальной и клинической хирургии. – 2013. – Т. VI. – № 4 (21). – С. 498–517.
29. Фролов А.П. Этиопатогенетические особенности развития некротической рожи, её прогнозирования и принцип комплексного лечения: автореф. дис. . канд. мед. наук. – Иркутск, 2003. – 23 с.
30. Фролов В.М., Лечение больных рожей нижних конечностей, сочетанной с микозами стоп, экземой и сахарным диабетом /В.М. Фролов, Н.А. Пересадин, Ю.Г. Пустовой // Вестник дерматологии и венерологии. – 1993. – № 6. – С. 53–56.26.
31. Фролов В.М. Иммуномодулирующий эффект нуклеината натрия и спленина при рецидивах рожистой инфекции / В.М. Фролов, Н.А. Пересадин, Ю.Г. Пустовой, Ю.Н. Коробка // Иммунология. – 1991. – № 1. – С. 60–61.
32. Фролов В.М. О возможности повышения антибактериальной терапии рожи комбинацией метилурацила с продигиозаном / В.М. Фролов, В.Е. Рычнев // Антибиотики и мед. биотехнология. – 1985. – Т. 30. – № 5. – С. 375–378.
34. Черкасов В.Л., Еровиченков А.А. Рожа: клиника, диагностика, лечение // РМЖ. – 1999. – Т. 7; № 8. – С. 5–8.
35. Crickx B. Erysipelas: evolution under treatment, complications and hospital // Ann. Dermatol. Venereol. – 2001. – Vol. 128. – Р. 358–362.
37. Doerler M., Reich-Schupke S., Altmeyer P., Stücker M. Impact on wound healing and efficacy of various leg ulcer debridement techniques // JDDG: Journal der Deutschen Der matologischen Gesellschaft. – 2012. – № 10 (9). – Р. 624–631.
38. Sweeney I.R., MiraftabM., Collyer G.A critical review of modern and emerging absorbent dressings used to treat exuding wounds // Int. Wound J. – 2012. – № 9 (6). – Р. 601–612.
Рожистое воспаление традиционно считается инфекционной болезнью, протекающей с тяжелыми осложнениями и высокой летальностью [5, 33].
Сегодня болезнь характеризуется стабильно высоким уровнем заболеваемости, не имеющим тенденции к значительному снижению. Официально случаи рожистого воспаления не регистрируют, поэтому фактически точные сведения о заболеваемости отсутствуют. По выборочным данным средняя заболеваемость рожистым воспалением в России составляет 12–20:10 000, а в странах Европы – 4,3:10 000 взрослого населения. В структуре инфекционной патологии рожистое воспаление занимает четвертое место после заболеваний дыхательного тракта и вирусных гепатитов. Заболевание регистрируется преимущественно в старших возрастных группах [7, 15, 23].
В последнее десятилетие клиническими и эпидемиологическими наблюдениями многих авторов отмечено изменение клинической симптоматики и течения рожистого воспаления. Наблюдается тенденция резкого увеличения числа пациентов с деструктивными формами рожистого воспаления (около 19 % случаев заболеваний осложняется гнойно-некротическими процессами, протекающими по типу некротического фасциита или распространенного целлюлита). Такие пациенты подлежат комплексному, в том числе и оперативному, лечению в условиях общехирургического стационара [12, 14, 23].
Лечение больных рожистым воспалением комплексное и проводится дифференцированно с учетом характера местных проявлений, тяжести течения заболевания и наличия осложнений [17].
Больные с легким течением первичной рожи могут лечиться в амбулаторно-поликлинических условиях. Показаниями к госпитализации в стационар является средне-тяжелое или тяжелое течение, локализация воспалительного процесса на лице, рецидивы заболевания [17, 20, 22].
Неосложнённые формы рожистого воспаления находятся в компетенции клиники инфекционных болезней. Больные с гнойными осложнениями или некрозами, а также с буллезной и геморрагической формами госпитализируются в хирургические стационары.
Комплекс лечебных мероприятий обычно включает этиотропную, десенсибилизирующую, дезинтоксикационную, симптоматическую терапию [17, 9].
Традиционно, исходя из стрептококковой природы заболевания, препаратами выбора для лечения больных рожей считаются β-лактамы (пенициллины и цефалоспорины) [17, 33]. Однако при деструктивных формах заболевания эти препараты малоэффективны.
В развитии осложнённых форм рожистого воспаления основную роль играет не монокультура β-гемолитического стрептококка группы А, а ассоциация бактериальных патогенов (золотистый стафилококк, коагулазонегативный стафилококк и бактерии сем. Enterobacteriace) [25, 29]. Такой набор возбудителей требует включения в антибактериальную терапию препаратов более широкого спектра или их комбинаций, например препаратов группы фторхинолонов и макролидов [30].
В последние годы наблюдается постепенное снижение эффективности линкомицинотерапии, которая традиционно считалась эффективной в отношении L-форм стрептококков [10].
Для повышения результативности антибактериальных препаратов и одновременного снижения числа и выраженности аллергических реакций рекомендуется осуществлять эндолимфатическое введение антибиотиков. Однако этот метод применим лишь для ограниченного круга пациентов без нарушения периферического лимфо- и кровообращения.
С целью оптимизации антибактериальной терапии ряд исследователей считает перспективным применение системной энзимотерапии. Сочетанное применение антибактериальных препаратов с Вобэнзимом и Флогэнзимом повышает концентрацию антибиотиков в очаге воспаления, а также снижает их токсичность и побочные действия [26].
Имеются публикации, посвященные использованию комплекса природных цитокинов (перфузата ксеноселезенки) методом непрямой эндолимфатической терапии [10]. Однако широкого применения в клинике данный метод не нашёл.
Таким образом, ведущее место в лечении больных рожистым воспалением занимает антибактериальная терапия. Выбор препарата и способ его введения зависят от индивидуальной переносимости, чувствительности возбудителя и условий лечения.
С другой стороны, с развитием иммунологии меняется представление о роли иммунитета в патогенезе инфекционных и гнойно-септических заболеваний. Меняется и качественный подход к лечению данной категории больных.
При рожистом воспалении наблюдается дисбаланс в системе клеточного и фагоцитарного звеньев иммунитета. В остром периоде заболевания происходит достоверная супрессия Т-зависимого звена иммунитета. В отношении состояния В-зависимого звена данные весьма противоречивы. Однако большинство исследователей сходятся во мнении, что в период разгара заболевания количество иммуноглобулинов классов А, М, G снижено, особенно у пациентов с рецидивирующими и осложнёнными формами. В периоде рековалесценции концентрация иммуноглобулинов без дополнительной стимуляции не достигает показателей здоровых лиц [2, 3, 20]. С целью устранения этих нарушений весьма перспективным является применение препаратов иммуномодулирующего и иммунокорректирующего действия. Получены положительные результаты при включении в комплексное лечение больных рожистым воспалением таких препаратов, как нуклеинат натрия, левомизол, пентоксил, глутоксим, продигиозан, иммунофан и др. [11, 17, 31].
Рожистое воспаление характеризуется выраженной интоксикацией, которая нередко возникает раньше местной эритемы и во многом определяет последующее течение заболевания. Поэтому дезинтоксикационную терапию назначают с первых дней заболевания. Объем инфузионной терапии подбирается индивидуально, учитывая форму заболевания и степень выраженности симптомов интоксикации [2, 4, 9,17].
В качестве десенсибилизирующей терапии при легком и среднетяжелом течении заболевания показаны антигистаминные препараты. Сегодня из этой группы наиболее эффективными препаратами являются супрастин, кларотадин, цетиризин и лоратадин [17].
При рецидивирующей форме рожистого воспаления на фоне выраженного лимфостаза целесообразно применение глюкокортикоидов. Назначается дексаметазонил и преднизолон внутрь или внутривенно в зависимости от тяжести течения болезни [25, 34].
С целью коррекции микроциркуляторных расстройств целесообразно применение антиагрегантов (пентоксифиллин, тиклопидин, плавикс) [8, 17].
Определённые положительные результаты получены при применении озонотерапии. Целью этой методики является подавление свободнорадикальных реакций в очаге воспаления и запуск антиоксидантных механизмов. Озонотерапия способствует улучшению трофики в очаге воспаления, восстановлению структурной и функциональной полноценности клеток, а также нормализации показателей перекисного окисления липидов [10, 16].
Для купирования процессов перекисного окисления липидов также известно назначение антигипоксантов и антиоксидантов (мексидол, актовегин, эмоксипин).
Местное лечение рожистого воспаления следует проводить лишь при наличии обширных буллезных элементов, некрозов и гнойных осложнений [12, 14, 33].
В остром периоде при эритематозно-буллезной форме рожистого воспаления неповрежденные пузыри вскрывают, после выхода экссудата накладывают повязки с жидкими антисептиками (фурацилин, риванол, димексид и др). Наложение на эритематозную поверхность ихтиоловой мази, мази Вишневского приводит к образованию обширных булл, поверхностных некрозов и контактных дерматитов [12, 14, 33].
Больные с осложнёнными формами рожистого воспаления подлежат хирургическому лечению. Вскрытие гнойника с иссечением некротизированных тканей следует проводить в кратчайшие сроки с момента поступления больного в стационар. Радикальное пособие рассматривается как единственный метод предупреждения инфекционно-токсического шока у этой категории больных. Сочетание хирургического вмешательства с местными аппликациями противовоспалительных средств позволяет добиться быстрой регрессии воспаления [9, 10, 24, 27].
Интересным представляется вопрос о выборе препарата для местных аппликаций. Выбор лекарственного средства зависит от конкретной фазы течения раневого процесса [15, 36].
По-прежнему в практике гнойной хирургии для санации гнойных очагов широко используются антисептические средства, такие как мирамистин и диоксидин, 0,05 % раствор хлоргексидина или 3 % раствор перекиси водорода [15, 28].
Однако в литературе стали встречаться данные о наличии ряда побочных эффектов у данных препаратов. Растёт резистентность микроорганизмов к диоксидину, а 3 % перекись водорода оказывает цитолитический эффект на грануляционную ткань [15, 37].
Кроме того, применение жидких антисептиков в фазу активной экссудации требует 2–3 перевязок в сутки. Известно, что тампоны, помещенные в рану, быстро высыхают и теряют свои осмотические свойства, необходимые для очищения раны от гноя [29].
Для местного лечения ран мягких тканей активно используются и мазевые лекарственные средства на основе диоксидина, мирамистина, левомицетина. Особую группу препаратов составляют лекарственные средства на основе соединений металлов. В хирургической практике успешно используются сетчатые материалы, содержащие ионы серебра, например Atrauman Ag, Physiotulle Ag, Biatain Ag. Применительно к ранам на фоне рожистого воспаления хорошо зарекомендовал себя аквакомплекс титана глицеросольвата. Препарат обладает противовоспалительным, противоотёчным, анальгезирующим действием, не вызывая побочных эффектов [39].
Положительный местный эффект оказывает применение физиотерапевтических методов. В клинике активно назначают ультрафиолетовое облучение и ультравысокочастотную терапию очага воспаления в остром периоде заболевания [1, 19, 34]. Эффективно ультрафиолетовое облучение аутологичной крови, которое проводится в зависимости от тяжести течения заболевания от 2 до 12 сеансов с интервалами 1–2 суток.
Широкое распространение в медицине получило применение лазерной терапии. Она обладает выраженным противовоспалительным эффектом, нормализует микроциркуляцию в очаге воспаления, восстанавливает реологические свойства крови, усиливает репаративные процессы. Методы низкоинтенсивной лазеротерапии неинвазивны, поэтому легко переносятся пациентами [21, 30, 35].
Таким образом, сегодня в арсенале практикующих врачей находится огромное количество современных препаратов в различных комбинациях и способах применения. Сочетание симптомов общего и местного воспаления требует особого комплексного подхода с учетом характера и тяжести заболевания.
Рецензенты:
Чередников Е.Ф., д.м.н., профессор, заведующий кафедрой факультетской хирургии, ВГМА им. Н.Н. Бурденко, г. Воронеж;
Ходарковский М.А., д.м.н., профессор, заведующий отделением микрохирургии, ГУЗ ВО «Воронежская областная клиническая больница № 1», ВГМА им. Н.Н. Бурденко, г. Воронеж.

Пациентка жаловалась на покраснение в верхней трети правой голени, чувство жара, распирания и боли в этой области, общую слабость и повышение температуры тела в течение двух дней до 38 °C.
Анамнез
Из анамнеза известно, что накануне заболевания женщина ощущала сильную слабость, головную боль, озноб с повышением температуры тела днём до 38,5 °C.
Вечером этого же дня пациентка заметила появление болезненного покраснения на голени, которое увеличивалось в размере.
На следующий день общее состояние ухудшилось: нарастала слабость, очаг гиперемии (покраснения) на ноге увеличился в размере и присоединился отёк с чувством распирания.
В анамнезе имеется сахарный диабет второго типа, в связи с этим пациентка наблюдается у эндокринолога, принимает сахароснижающие препараты и соблюдает диету.
Обследование
- Общее состояние удовлетворительное. Кожные покровы влажные, сыпи нет.
- Температура тела 37,4 °C (после приёма ибупрофена)
- Дыхание в лёгких везикулярное, хрипов нет.
- Тоны сердца приглушены, артериальное давление 130/90 мм рт. ст., частота сердечных сокращений 88 в минуту.
- Живот мягкий, безболезненный.
- Стул и мочеиспускание в норме.
На коже правой голени в верхней трети имеется очаг гиперемии с неровными краями, горячий на ощупь, болезненный при пальпации, заметен отёк тканей.
На ногтях нижних конечностей были видны грибковые поражения, которые, со слов пациентки, у неё уже давно и не лечились.
- повышение уровня скорости оседания эритроцитов (СОЭ) до 30 мм/час;
- нейтрофильный сдвиг влево (увеличение количества незрелых форм нейтрофилов, которые не способны в полной мере осуществлять защитные функции);
- уровень лейкоцитов 14 х 10^9/л (выше нормы).
Диагноз
Лечение
-
(антибиотик) — внутримышечно 1,0 г два раза в день в течение 10 дней.
- Нимесулид (нестероидное противовоспалительное средство) — по 1 пакетику два раза в день.
- Цетиризин (антигистаминное) 10 мг — 1 таблетка один раз в день.
- Возвышенное положение ноги и исключение намокания очага поражения.
На фоне проводимой терапии на пятый день применения антибиотика отмечалось улучшение общего самочувствия:
- нормализовалась температура тела;
- стало заметно угасание очага эритемы и уменьшение её площади;
- практически исчез отёк тканей;
- боль беспокоила меньше.
После окончания лечения на месте рожи осталась небольшая пигментация кожи. Нормализовался ОАК. Пациентке был назначен курс бициллинопрофилактики препаратом Бициллин-5 внутримышечно один раз в месяц в течение трёх месяцев. В обязательном порядке рекомендована консультация врача дерматолога для лечения грибка ногтей.
Во время курса профилактического лечения женщина находилась на наблюдении в кабинете инфекционных заболеваний. Пациентка лечила грибок ногтей у дерматолога и была в курсе провоцирующих факторов заболевания, поэтому рецидива удалось избежать.
Заключение
В данном случае локализация очага на голени, возраст и пол, а также наличие предрасполагающих факторов в виде сахарного диабета второго типа и грибка ногтей подтверждают данные о типичном течении эритематозной формы рожи. Заболевание лечится только антибактериальными препаратами, так как вызывается бактерией.
Клинический случай доказывает, что раннее обращение за медицинской помощью без занятия самолечением — это путь к успеху в излечении недуга. Также важно отметить, что необходимо лечение сопутствующих патологий, которые многим не мешают жить и кажутся неважными. В частности это касается грибка ногтей, который является предрасполагающим фактором рожи.
Рожа свиней. Текущую дезинфекцию всего свинарника проводят немедленно после обнаружения и удаления больной рожей свиньи. Через два дня стойло, из которого выделено больное животное, дезинфицируют вторично, а в свинарнике текущая дезинфекция проводится через каждые 10 дней в течение всего периода неблагополучия хозяйства до снятия карантина.
Изолятор, куда выделены больные животные, дезинфицируют ежедневно при утренней уборке. Для дезинфекции употребляют раствор хлорной извести, содержащий 3—4% активного хлора, или горячий 4-проц. раствор едкого натра, или 3—4-проц. горячий раствор серно-карболовой смеси, или 20-проц. взвесь свежегашеной извести. Перед снятием карантина проводят заключительную дезинфекцию, при которой в свинарнике снимают деревянный настил пола, очищают доски, дезинфицируют и настилают вновь. Счищают верхний слой почвы в стойлах (бухты), откуда выделены больные свиньи, и на скотомогильнике зарывают его в землю.
Одновременно с дезинфекцией помещения производят уборку и дезинфекцию всего двора. Навоз подвергают биотермическому обеззараживанию.
Чума свиней. Текущая дезинфекция свинарника, откуда выделены больные животные, проводится сразу же после удаления животных. Через 2 дня проводят повторную дезинфекцию бухты (клетки), откуда выделены больные свиньи, а весь свинарник дезинфицируют, через каждые 5 дней в течение периода неблагополучия впредь до снятия карантина. Одновременно дезинфицируют кормушки и предметы ухода за животными.
Перед нанесением дезинфекционного раствора помещение тщательно очищают от загрязнений. Для дезинфекции используют: 3-проц. горячйй раствор едкого натра, раствор хлорной извести, содержащий 2% активного хлора, 3-проц. горячий раствор серно-карболовой смеси, 30-проц. горячий настой золы.
С окончанием эпизоотии перед снятием карантина проводят заключительную дезинфекцию. В это время свинарники и всю территорию хозяйства очищают от навоза, мусора и грязи. В свинарнике снимают деревянные полы и износившиеся доски пола сжигают, а пригодные, после очистки, обстругивания и тщательной дезинфекции, настилают вновь. В стойлах (бухтах), откуда выделены больные свиньи, счищают верхний зараженный слой земли, вывозят его на скотомогильник, где и зарывают. Поверхность почвы после удаления верхнего слоя посыпают хлорной известью (из расчета 0,5 кг на 1 м 2 ) или обливают 2—3-проц. раствором едкого натра и углубление заполняют слоем свежей земли или глины.
Навоз, во избежание разноса инфекции, укладывают в кучи для биотермического обеззараживания. Территорию вокруг свинарников очищают от мусора и перепахивают, а с тех мест, которые представляют наибольшую опасность как источники заразы, снижают верхний слой земли, а обнаженную поверхность заливают раствором хлорной извести и затем перепахивают.
На время дезинфекции из свинарников выгоняют свиней, впуская их снова только после тщательного проветривания помещения.

25.02.2019
Занимаясь свиноводством, каждый хозяин рано или поздно обязательно сталкивается с различного рода проблемами, которые усложняют ему работу и добавляют непредвиденных хлопот. Одним из таких неприятных факторов является возникновение разных болезней у ваших питомцев. Особую опасность представляют инфекционные заболевания, так как они могут за короткий срок охватывать значительное количество поголовья и наносить ощутимый материальный ущерб. При хороших условиях содержания и полноценном кормлении заболевания случаются редко, но тем не менее, каждый хозяин должен быть готов к подобной ситуации, чтобы вовремя принять необходимые меры.
Рожа свиней – заболевание очень распространенное, но, к счастью, легко излечимое. Возбудителем его является неподвижная бактерия-палочка Erysipelotrix insidiosa. Этот микроорганизм хорошо сохраняется во внешней среде, оставаясь живым в грунте и трупах свиней до 5 месяцев. Под прямыми солнечными лучами он способен выживать до двух недель. Его не убивает копчение мяса и засаливание – в обработанном такими способами мясе жизнеспособность возбудителя сохраняется до 4-х месяцев! Но многие дезинфектанты убивают его достаточно быстро. Так, для уничтожения возбудителей рожи в животноводческих помещениях с успехом можно применять 1 – 3%-ный раствор креолина, хлорную известь, препарат «Кристалл», «Арквадез» и многие другие.
Заразиться здоровый поросёнок может многими путями: через пищеварительный тракт, употребляя обсеменённый корм, воду; при контакте с заражёнными животными и продуктами их жизнедеятельности, а также при контакте с животными-бациллоносителями; через кровососущих насекомых или накожных паразитов. Но чаще всего заражение происходит при скармливании свиньям зелени или когда они роют землю на выгуле, на выпасе и т. п.

Заболеть рожей могут свиньи любого возраста, но чаще всего заражается непривитый молодняк в возрасте до года. В зимний период случаи заражения очень редки.
Попав в организм свиньи одним из перечисленных способов, бактерии начинают делиться в месте проникновения, вызывая при этом неспецифическую воспалительную реакцию. Если у животного в результате прививки либо ранее перенесённого заболевания есть иммунитет к данному возбудителю, то находящиеся в крови антитела быстро уничтожают бактерий, и заражение остаётся хозяевами не замеченным. Если же специфического иммунитета нет, то возбудитель, активно размножаясь, распространяется по организму животного, потребляя большое количество питательных веществ и выделяя токсины. Именно накопление токсинов в результате жизнедеятельности бактерий в организме животного и вызывает внешнее проявление болезни.
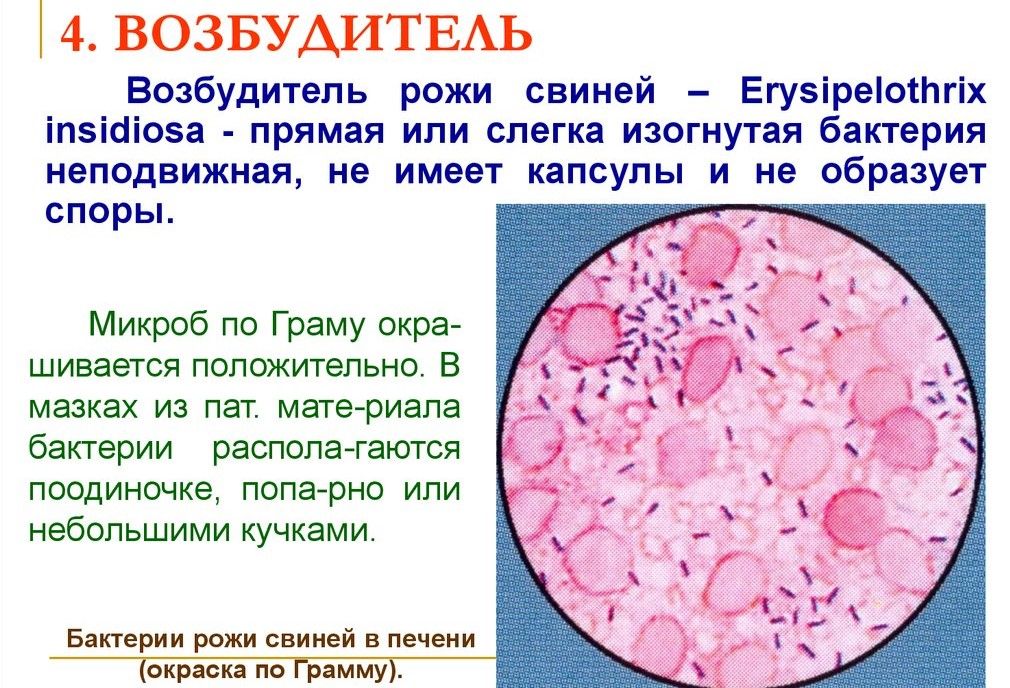
С момента заражения до появления первых заметных симптомов проходит от трёх до пяти дней. Продолжительность инкубационного периода и характер протекания болезни зависят от общей резистентности организма свиньи и степени патогенности возбудителя (его силы и дозы бактерий, попавших в организм). На резистентность животного оказывают влияние многие факторы: его упитанность, возраст, физиологическое состояние, наличие или отсутствие других заболеваний в этот период, условия содержания, наличие или отсутствие стресс-факторов, состояние нервной и других систем, полноценность кормления и т. п.
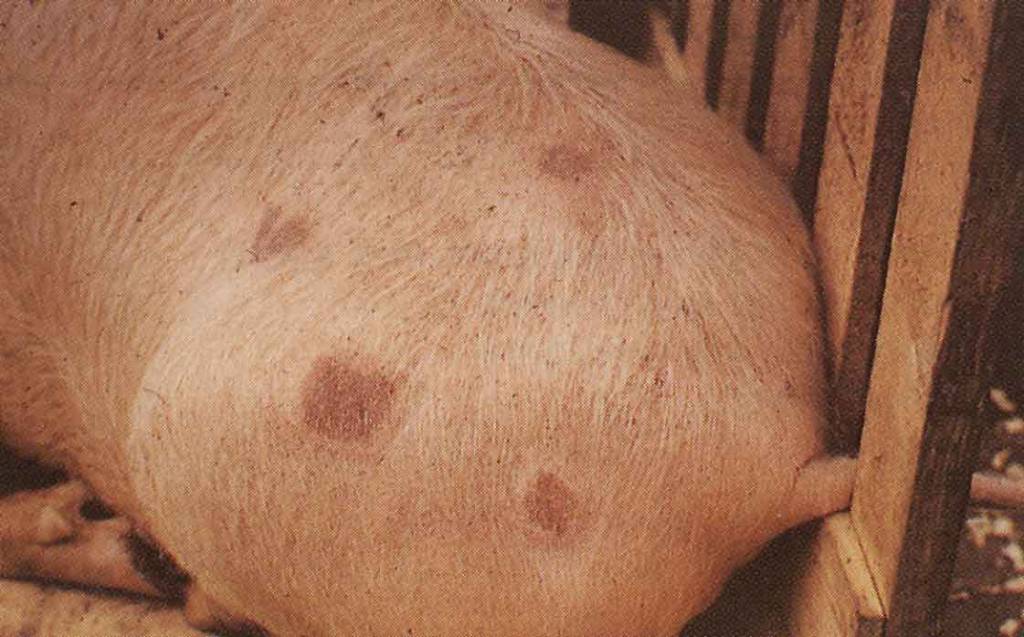
Первый признак рожи, который замечают хозяева – это отказ животного от пищи. Поросёнок становится вялым, не общается с сородичами и обслуживающими его людьми. Походка становится шаткой, а вскоре (обычно на второй день) прогрессирующее угнетение совсем не позволяет свинье встать. Животное лежит, тяжело дышит, никак не реагирует ни на какие раздражители (реакция отсутствует даже на уколы иглой). В некоторых случаях может быть рвота или понос. Температура повышается до +41. 42°С, на коже появляются красные пятна-припухлости неопределённой формы. Но характерные пятна могут и не возникать. Если срочно не оказать помощь, то животное может погибнуть на третий – четвёртый день. У выживших без оказания ветеринарной помощи особей болезнь переходит в хроническую форму, которая проявляется расстройствами в деятельности сердца, воспалениями суставов, бесплодием.
Благодаря яркой клинической картине установить диагноз несложно, но симптомы рожи очень схожи с признаками чумы. Чтобы дифференцировать эти два заболевания, следует учитывать информацию о проведённых прививках, сделать лабораторные исследования крови и, в случае гибели животного, посмотреть на патологические изменения внутренних органов.
У погибших от рожи особей воспалена слизистая оболочка желудка и тонкого отдела кишечника, сильно увеличена и кровонаполнена селезёнка, печень и почки также с кровоизлияниями (при чуме почки обескровлены!). Лёгкие отёчные, их сосуды наполнены тёмной кровью. Лимфоузлы увеличены. В полостях тела, в грудной и брюшной, скапливается жидкость.

При возникновении симптомов у одного из животных, его нужно срочно изолировать от остальных. А вернее, больного оставить в том же станке, а здоровых свиней переселить в чистый и продезинфицированный. После этого необходимо как можно скорее начать специфическое лечение. Для устранения заболевания существует противорожистая сыворотка, которую надо вводить внутримышечно или подкожно в дозе 1 мл на 1 кг веса поросёнка. Я в своей практике ни разу ею не пользовался по той простой причине, что есть способ намного проще и дешевле.
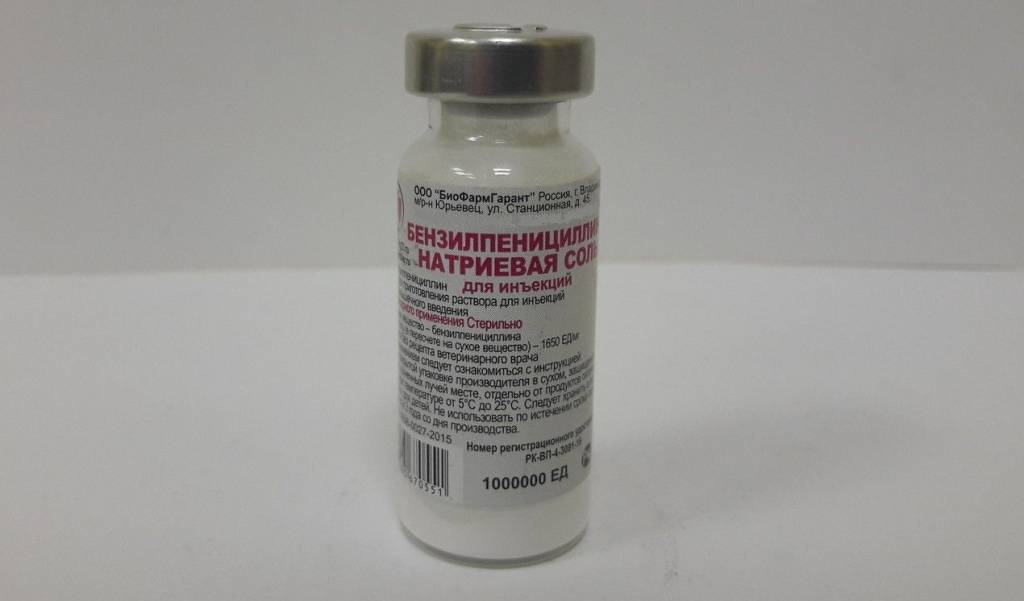
Рожа у свиней очень хорошо поддаётся лечению антибиотиками группы пенициллина. Если в качестве лечебного средства выбран пенициллин, то каждые 8 часов до полного выздоровления животного и ещё 1 – 2 дня после этого проводятся инъекции в дозе 8000 ЕД на килограмм живого веса. Но можно пользоваться препаратом «Бициллин» (это тоже группа пенициллина), эффект действия которого продолжается намного дольше. В этом случае можно ограничиться однократным введением средства. Первая доза называется ударной. Это означает, что её нужно удвоить. Улучшение обычно наступает уже на следующий день после начала лечения.

Одновременно с лечением больного животного следует внимательно наблюдать за остальным поголовьем свиней вашего хозяйства. После выздоровления или гибели больной особи (бывает очень редко, за 20 лет в моей практике такое случалось пару раз) всю подстилку и остатки корма в её станке нужно обеззаразить и утилизировать. Помещение продезинфицировать, а затем на какое-то время оставить его без пользования.

При возникновении рожи на хозяйство накладывается карантин с запретом ввоза-вывоза свиней и свинины из очага заболевания. Снимается карантин не раньше, чем через 14 дней после ликвидации болезни и завершения дезинфекции.
Для профилактики возникновения болезни рекомендуется делать поросятам в двухмесячном возрасте прививки вакциной «ВР-2» с последующей ревакцинацией.
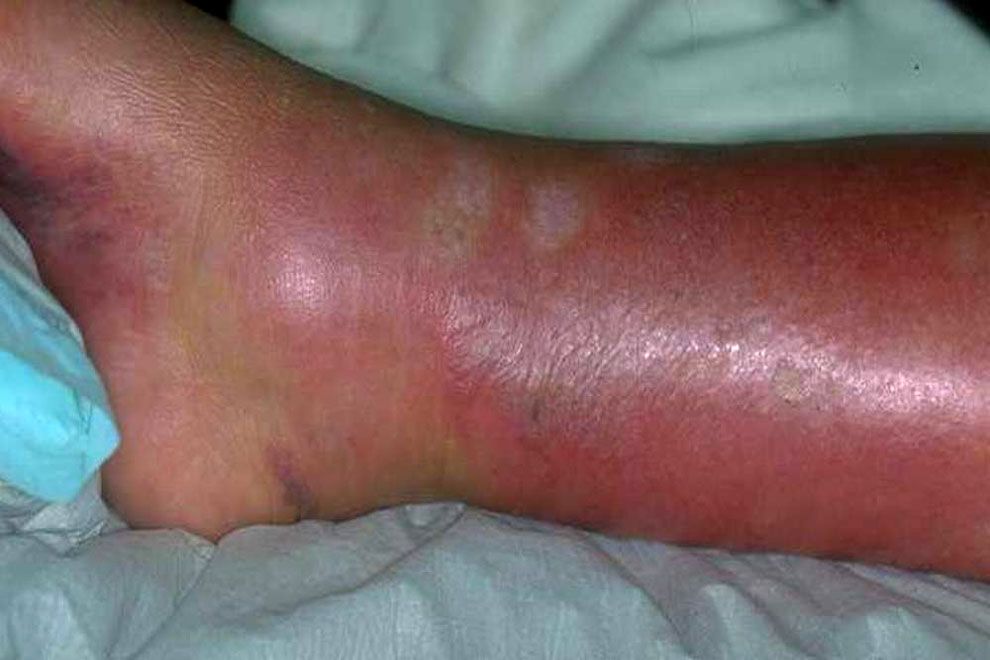
Ещё хочу предупредить, что рожа свиней заразна и для человека. Поэтому лучше всё-таки прививать животных и не рисковать собственным здоровьем. А если вспышка болезни уже появилась, то будьте очень аккуратными и придерживайтесь простых правил гигиены: мойте руки после работы с животными, во время их обслуживания не курите, не пейте и не принимайте пищу, пользуйтесь спецодеждой и отдельной обувью, не допускайте присутствия других животных на ферме, регулярно уничтожайте мышей и крыс, держите ферму в чистоте и периодически проводите профилактические дезинфекции.
Если у вас возникнут какие-то проблемы, не описанные в моих статьях, задавайте вопросы на форуме.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рожа: причины появления, симптомы, диагностика и способы лечения.
Определение
Рожа – это инфекционное заболевание, возбудителем которого чаще всего становится β-гемолитический стрептококк группы А. Болезнь протекает с выраженными симптомами интоксикации и очаговым поражением кожи.
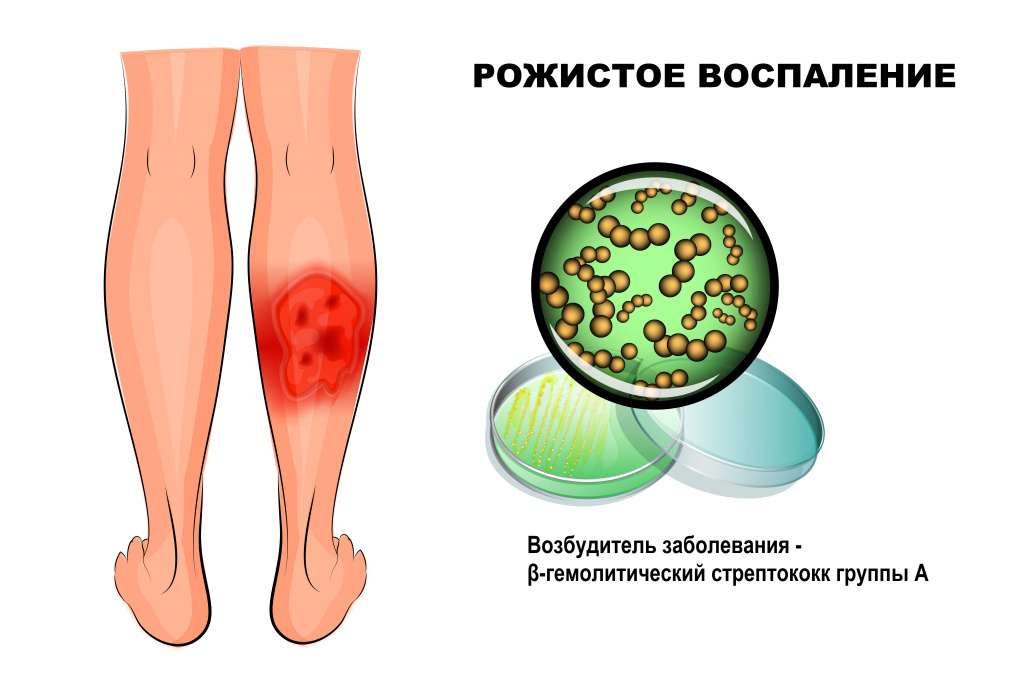
Причины появления рожистого воспаления
Стрептококк группы А (Streptococcus pyogenes) широко распространен в окружающем мире, может являться возбудителем инфекций мягких тканей (импетиго, рожи), верхних дыхательных путей (фарингита, тонзиллита), инфекционных заболеваний (скарлатины), ревматической болезни сердца, постстрептококкового гломерулонефрита и др.
Занос возбудителя на кожу происходит через руки из первичного источника инфекции (например, из носоглотки) при наличии любых (даже минимальных) нарушениях целостности кожного покрова. Инкубационный период составляет от 2 до 7 дней.
Из очагов стрептококковой инфекции процесс может распространяться лимфогенно (по лимфатическим путям) или гематогенно (с током крови). Наличие в крови бактерий и их токсинов приводит к интоксикации (повышению температуры тела, ознобу, слабости и др.).
Предрасполагающими факторами развития рожи могут быть:
- сопутствующие заболевания (микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность при варикозной болезни вен, хроническая недостаточность лимфатических сосудов (лимфостаз), экзема и др.);
- наличие очагов хронической стрептококковой инфекции (тонзиллита, отита, синусита, кариеса, пародонтоза, остеомиелита, тромбофлебита, трофических язв);
- профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
- хронические соматические заболевания со снижением иммунитета;
- пожилой возраст.
Классификация заболевания
По кратности течения выделяют следующие виды рожистого воспаления:
- первичное;
- повторное (через два года и более после первого случая заболевания или в более ранние сроки, но при иной локализации процесса);
- рецидивирующее (рецидивы возникают в период от нескольких дней до 2 лет при одной и той же локализации процесса).
- эритематозная рожа;
- эритематозно-буллезная рожа;
- эритематозно-геморрагическая рожа;
- буллезно-геморрагическая рожа.
- рожистое воспаление на лице;
- на волосистой части головы;
- на верхних конечностях;
- на нижних конечностях;
- на туловище;
- на половых органах.
- легкая рожа;
- средней тяжести рожа;
- тяжелая рожа.
- локализованное рожистое воспаление - местный процесс захватывает одну анатомическую область (например, голень или лицо);
- распространенное (мигрирующее) рожистое воспаление - местный процесс захватывает несколько смежных анатомических областей;
- метастатическое рожистое воспаление с возникновением отдаленных друг от друга очагов (например, голень и лицо и т.д.).
На участках кожи, где впоследствии возникают локальные поражения, некоторые пациенты ощущают расстройство чувствительности, распирание, жжение, болезненность.
Увеличиваются и становятся болезненными регионарные лимфатические узлы. Затем на коже появляется небольшое красное или розовое пятно, которое превращается в эритему – четко отграниченный участок покрасневшей кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы уплотнена, напряжена, горячая на ощупь, умеренно болезненная при пальпации, напоминает кожуру апельсина.
При эритематозно-буллезной и буллезно-геморрагической форме воспаления происходит отслойка эпидермиса с образованием пузырей. При буллезно-геморрагической роже пузыри (буллы) разных размеров заполнены геморрагическим (кровянистым) или фиброзно-геморрагическим содержимым, имеются обширные кровоизлияния в кожу.
Для эритематозно-геморрагической формы рожи характерны кровоизлияния различных размеров (от небольших до обширных сливных) в кожу на фоне рожистой эритемы.
По выраженности симптомов интоксикации, распространенности и характеру местного процесса определяют тяжесть течения рожи.
Легкая форма рожистого воспаления протекает с субфебрильной температурой тела (не выше 38°С), слабо выраженными симптомами интоксикации. Температура держится 1-2 дня. Чаще всего наблюдается эритематозный характер поражения кожи.
Для тяжелого течения характерно повышение температура тела до 40°С и выше более 4 дней, выраженные симптомы интоксикации, сходные с симптомами менингита (сильная головная боль, рвота, иногда бред, спутанность сознания, судороги). Местный процесс – выраженный и распространенный, часто с наличием обширных булл и геморрагий.
При своевременно начатом лечении и неосложненном течении заболевания продолжительность лихорадки составляет не более 5 суток.
Лихорадка, длительность которой превышает 7 суток, свидетельствует о генерализации процесса и неэффективности терапии.
Выздоровление начинается с нормализации температуры и исчезновения симптомов интоксикации. Острые местные проявления рожи сохраняются при эритематозной форме до 5-8 суток, а при геморрагических - до 12-18 суток и более.
До нескольких недель и даже месяцев после выздоровления могут сохраняться застойная гиперемия, пастозность и пигментация кожи в местах поражения рожей, плотные сухие корки на месте булл, отечный синдром.
Диагностика рожистого воспаления
Рожа подозревается при наличии у пациента следующих проявлений:
- острого начала заболевания с повышением температуры тела;
- выраженной интоксикации;
- локального чувства жжения и распирания в пораженной области;
- характерного поражения кожи (эритемы с четкими границами, краевым валиком и отеком);
- регионального лимфаденита.
-
Клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

